Prothèse complète implanto-portée, une vue d'ensemble sur les matériaux actuels
Dossier Focus sur le DU d’implantologie de la Pitié Salpétrière - AO News # 68 - Septembre 2024
Introduction
Les prothèses complètes implanto-portées constituent aujourd’hui une solution prothétique fiable et reproductible dans le cadre de la réhabilitation du patient édenté. Dans ce contexte, le choix des matériaux prothétiques joue un rôle crucial dans la réussite et la longévité du traitement. Nous allons détailler, à travers une liste non exhaustive, les différents matériaux prothétiques actuellement sur le marché pour les prothèses complètes implanto-portées, en examinant leurs avantages et leurs inconvénients respectifs.
L’arrivée de la CFAO (Conception et Fabrication Assistées par Ordinateur), a permis de complétement repenser la prothèse sur implant mais également de repenser des matériaux comme la zircone ou encore la résine PMMA (Polyméthacrylate de méthyle). Les protocoles de polissage évoluent. Il est désormais admis qu’une zircone dite « ultra polie » (1) améliore non seulement la biocompatibilité mais aussi l’attache épithéliale.
Avantages : une plus grande biocompatibilité, une plus grande résistance à la corrosion mais également une facilité dans la conception et la maintenance.

Nous allons nous concentrer sur la prothèse fixée implanto-portée, et plus particulièrement sur les bridges fixes implanto-porté de type FP1, FP2 et FP3 selon la classification prothétique de Misch. (Fig. 1)
Le bridge peut être réalisé avec ou sans armature, on parle alors d’infrastructure. L’armature se doit d’être bien adaptée, entièrement passive mais aussi d’une rigidité suffisante. Différentes techniques de réalisation d’armature implanto-vissées existent. L’apparition de l’usinage et de la CFAO ont fait émerger de nombreux changements dans le protocole de réalisation des prothèses : les armatures auparavant coulées font place aux armatures usinées (technique soustractive) ou aux techniques additives (impression 3D). L’usinage est possible avec différents matériaux comme le titane mais aussi avec des matériaux comme la zircone ou encore la résine PMMA.
Armature (infrastructure) réalisée par usinage et cosmétique
Titane
Le titane est un matériau qui présente une excellente biocompatibilité, une résistance à la corrosion et une grande résistance mécanique. Le titane peut être recouvert de résine ou de céramique (2).
- Barre titane avec dents en résine et fausse gencive en résine PMMA
- Barre titane avec dents en céramique : bridge céramo-métallique
Zircone
Armature zircone et stratification des dents et fausse gencive en céramique : bridge céramo-céramique
La zircone émerge comme un matériau de choix du fait de sa résistance mécanique élevée, son esthétique et sa biocompatibilité. Ce biomatériau a montré de bons résultats cliniques avec des taux de survie importants. (3) (4) La complication majeure reste l’écaillage ou chipping. Par addition, la céramique feldspathique sera incrémentée puis cuite par frittage pour obtenir l’esthétique attendu.
Technique Full Monobloc
Zircone monolithique multilayers
L’emploi d’une ircone monolithique contenant des fondus de teinte permet aujourd’hui l’usinage en monobloc avec un bon rendu esthétique.
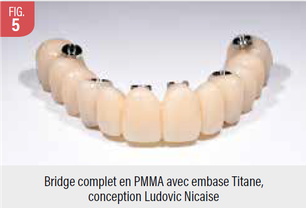
Résine PMMA multilayers
La résine PMMA, en tant que matériau léger, offre une alternative intéressante. Sa facilité d'usinage et sa translucidité en font une option adaptative pour les bridges complets implanto-portés.



Les propriétés amortissantes de la résine PMMA peuvent être un atout, agissant comme un "fusible" face aux contraintes, tout en permettant des ajustements et des réparations plus aisées (5).La résine PMMA est également une alternative économique fiable pour les patients à budget limité. Les données sur la longévité et la toxicité des résines PMMA sont encore limitées. Concernant la toxicité, une étude de Souza et al. a montré une viabilité cellulaire plus importante avec une résine PMMA produite en CFAO qu’une résine PMMA « conventionnelle » (mélange poudre et liquide) (6). Ces résultats pourraient s’expliquer par le fait que les résines PMMA obtenues par CFAO contiennent moins de monomères libres résiduels que les résines PMMA classiques. Ces monomères résiduels étant cytotoxiques.
Les piliers / embases
L’armature peut être fixée :
- sans piliers prothétiques intermédiaires, elle est alors directement vissée sur les implants, mais le bridge complet « direct-implant » semble présenter un risque d’agression de l’espace biologique et de perte osseuse et est peu réalisé ;
- sur des piliers prothétiques intermédiaires indépendants, eux-mêmes vissés sur les implants. L’armature n’inclut pas de piliers dans sa structure.
Il existe différents piliers de type MULTI ou MUA (multi unit abutment), ils peuvent être droits ou angulés de différents degrés afin de paralléliser les axes d’émergence des différents implants. Ils en existent de différentes hauteurs pour régulariser les niveaux d’émergence.
Enfin, L’armature ou le complet monobloc peuvent être fixés aux implants par des alternatives novatrices, du Tibase largement répandu aux Rosen et Power ball plus récentes, qui présentent des avantages notables dans l’enregistrement de la position des implants dans les bridges implanto-portés et dans l’amélioration du confort patient dans les protocoles opératoires.

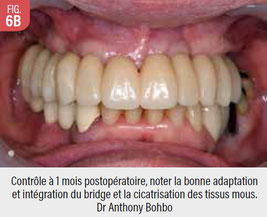
Conclusion
Les questions cliniques aussi bien que techniques influencent le choix des matériaux.
Il faudra prendre en compte d’éventuelles intolérances ou allergies, la présence d’autres matériaux métalliques en bouche, le degré de résorption, la passivité de l’infrastructure prothétique, la résistance de la prothèse face aux contraintes notamment chez les patients atteints de bruxisme, le coût, l’esthétique, l’occlusion, la facilité de réalisation de la prothèse sont autant de critères à envisager dans le plan de traitement conçu pour le patient afin de permettre au praticien d’effectuer un choix éclairé.
D’avantage d’études cliniques prospectives et randomisées sont nécessaires pour comparer les différents matériaux entre eux mais aussi sur le long terme.
Bibliographie
(1) Valantijiene V, Mazeikiene A, Alkimavicius J, Linkeviciene L, Alkimaviciene E, Linkevicius T. Clinical and immunological evaluation of peri-implant tissues around ultra-polished and conventionally-polished zirconia abutments. A 1-year follow-up randomized clinical trial. J Prosthodont. 2023;32(5):392-400.
(2)Ortorp A, Jemt T, Back T, Jalevik T. Comparisons of precision of fit between cast and CNC-milled titanium implant frameworks for the edentulous mandible. The International Journal of Prosthodontics. 2003
(3) Venezia P, Torsello F, Cavalcanti R, D’Amato S. Retrospective analysis of 26 complete-arch implant-supported monolithic zirconia prostheses with feldspathic porcelain veneering limited to the facial surface. The Journal of Prosthetic Dentistry. Oct 2015.
(4) Abdulmajeed A, Lim K, Narhi T, Cooper L. Complete-arch implant-supported monolithic zirconia fixed dental prostheses: A systematic review. The Journal of Prosthetic Dentistry. Juin 2016
(5) Angelara K, Bratos M, Sorensen J. Comparison of strength of milled and conventionally processed PMMA complete-arch implant-supported immediate interim fixed dental prostheses. The Journal of Prosthetic Dentistry. Jan 2023
(6) Souza IR, Pansani TN, Basso FG, Hebling J, de Souza Costa CA. Cytotoxicity of acrylic resin-based materials used to fabricate interim crowns. The Journal of Prosthetic Dentistry. juill 2020;124(1):122.e1-122.e9
