Le traitement du diabète de type 2
Dossier AO News #71 - Déc. 2024: Le diabète,un fléau mondial
Le traitement du DT2 associe une diététique équilibrée, une activité physique régulière, et un traitement médicamenteux. Le traitement est efficace s’il permet d’atteindre un objectif glycémique proche de 1g/l, afin d’éviter les complications à long terme du diabète, provoquées par un excès de sucre dans le sang.
La surveillance régulière des glycémies sous cutanées (en complément de l’HBA1C*), permet d’évaluer cet objectif en utilisant selon l’intensification du traitement : des glycémies ponctuelles effectuées par le patient DT2 plusieurs fois par semaine, à une analyse continue par dispositif sous cutané.
L’éducation thérapeutique (ETP) aide le patient dans la prise en charge de ce traitement contraignant, qui demande une attention pluri-quotidienne.
La maladie DT2 est complexe car souvent associée à d’autres pathologies : surpoids ou obésité, hypertension artérielle, excès de lipides, tabagisme, apnée du sommeil, stéatose hépatique. Elle peut aussi être associée, avec le temps, aux complications propres à la pathologie. La prise en charge médicale et paramédicale est multiple (médecin traitant, diabétologue, diététicienne, éducateur sportif, ophtalmologue, et autres spécialistes : cardiologue, néphrologue, médecin vasculaire, gastro-entérologue) et s’intensifie souvent avec l’ancienneté de la maladie.
L’ETP, les associations de patients, les pairs, l’entourage et parfois les psychologues aident à l’acceptation de cette maladie difficile et à la motivation des patients à bien se traiter.
Auto surveillance glycémique
Lecteur de glycémie ou lecture de la glycémie ponctuelle
- Prise en charge par la Sécurité Sociale dès l’instauration médicamenteuse.
- Méthode invasive avec auto piqueur, ponctuelle, effectuée au niveau de la pulpe des doigts, et contrôle prévu de la glycémie 4 fois/ semaine (avant ou après les repas).
Capteur de glycémie ou lecture de la glycémie en continu
Prise en charge par la sécurité sociale : DT2 insulinotraité avec au minimum 3 injections sous cutanées par jour ou DT2 insulinotraité et déséquilibré dès 1 injection sous cutanée par jour.
Méthode non invasive : le capteur est posé sur le bras en sous cutané pour 15 jours (Capteur Freestyle libre 2 majoritairement, voire capteur Dexcom et Insite sous certaines conditions) et permet de voir défiler sa courbe glycémique quotidienne (avant et après les repas, période nocturne). Une application permet d’introduire les données dans son portable.
Diététique du DT2
L’alimentation quotidienne est équilibrée, fractionnée, avec suffisamment de glucides.`
Elle demande très souvent de limiter l’apport calorique quotidien et la quantité de graisse, de revoir leur qualité.
En cas de complication rénale du patient. les protéines sont réduites.
L’hydratation est régulière, surtout si la glycémie s‘élève.
Une hypoglycémie se définit comme une glycémie inférieure à 0,7g/l avec ou sans symptômes. Elle nécessite l’arrêt de l’activité et un resucrage qui permet à la glycémie de remonter en un quart d’heure - une demi-heure. Un nouveau contrôle de la glycémie est conseillé ensuite pour confirmer.
Avoir sur soi de quoi corriger une hypoglycémie si le traitement est susceptible d’en entrainer : ex : un berlingot Nestlé, une sucrerie.
Traitement médicamenteux
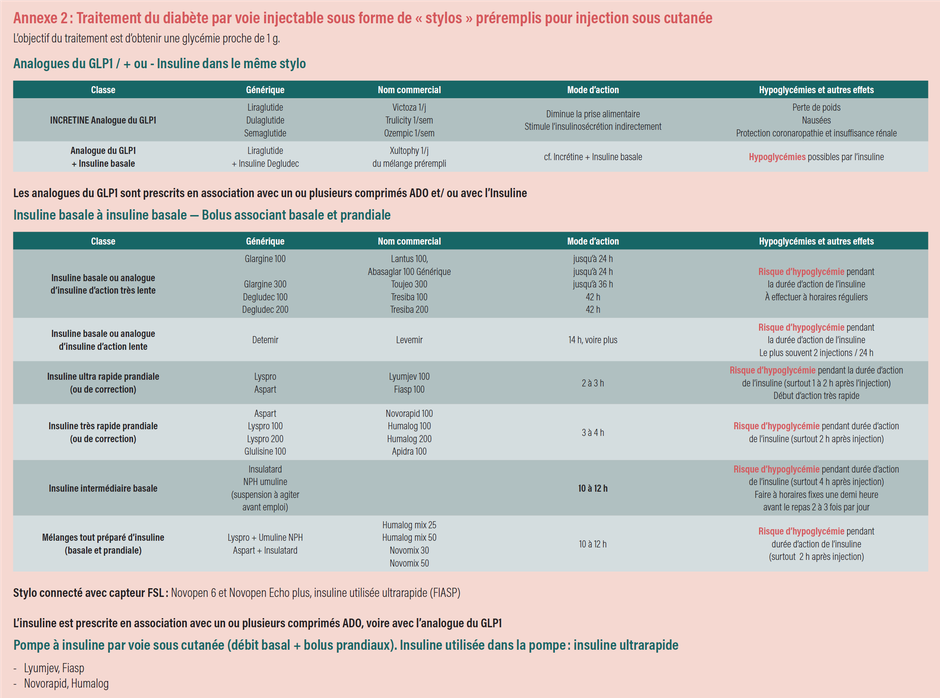
Comprimés anti diabétique oral (ADO) et/ou injection d’analogue du GLP1 (cf. annexes 1 et 2)
L’escalade thérapeutique est progressive sur le long terme pour maintenir un objectif glycémique proche de 1g.
Insuline ( cf. annexe 2) : le DT2 devient insulinotraité. mais son pancréas fonctionne : il secrète encore de l’ insuline.
L’intensification du traitement, en fonction de l’objectif de normoglycémie souhaité, oblige à introduire de l’ insuline sous forme d’ injections sous cutanées : au début une injection d’insuline basale quotidienne, jusqu’au schéma basal-bolus de 4 injections quotidiennes, voire d’une pompe à insuline (en cas d’insulino-résistance sévère par exemple). Le point d’ injection de la piqure doit varier en favorisant la partie abdominale et les membres.
Sous schéma insulinique basal -bolus et sous pompe à insuline, le DT2 bénéficie des mêmes outils thérapeutiques que le DT1.
L’APA ( Activité physique adaptée) mise en place récemment dans les maladies chroniques est un traitement à part entière du DT2.
En cas de pratique régulière, elle apporte de multiples bénéfices à la santé en toute sécurité.
ADO et APA : certains ADO peuvent entraîner des hypoglycémies lors de l’APA. La prévention est de diminuer la dose ou de supprimer la prise du médicament avant l’APA .
Insuline et APA comportent aussi un risque hypoglycémique lors de l’activité physique (pendant la durée d’action de l’insuline) : il faut savoir l’anticiper.
Objectifs et modalités thérapeutiques
Un objectif strict de normo-glycémique est recherché
Pour les jeunes patients : la maladie DT2 survient de plus en plus tôt et peut se présenter en pédiatrie avec un tableau aigu révélateur de la maladie (comme le DT1), mais avec un surpoids toujours associé.
Lors d’un diabète gestationnel de plus en plus fréquent, systématiquement dépisté pendant toute grossesse et survient à un terme variable.
Lors de complications évolutives du diabète par atteintes des petits vaisseaux.
L’ objectif se fait moins strict jusqu’à 1,5 g/l par exemple
Pour le DT2 âgé afin d’éviter des hypoglycémies délétères surtout nocturnes (patients relevant de thérapeutiques à risque d’ hypoglycémie).
Lors de certaines cardiopathies ou complications aiguës nécessitant une normalisation progressive, par paliers, transitoirement de la glycémie.
Complications aiguës nécessitant une hospitalisation
Par manque de sucre - glycémie < 0,20 g/l et troubles de conscience
- Traitement : nécessité de faire des injections intramusculaires de Glucagon en cas de sécrétion résiduelle du pancréas. Ce traitement peut se faire aussi en ambulatoire d’autant plus qu’ une AMM a été obtenue récemment pour du Glucagon administré par voie nasale (Baqsimi)
- Nécessité d’injection intraveineuse de sérum glucosé
Par excès de sucre - glycémie > 4 ou 5 g/l
- Rare complication entraînant une décompensation du diabète et une déshydratation.
- Coma appelé hyperosmolaire, atteignant plutôt les sujets âgés ( à différencier du coma acidocétosique du DT1 par carence absolue en insuline)
- Traitement : nécessité d’une réanimation, avec un apport important de liquide perfusé par voie veineuse
Traitement des principales complications du diabète 2
Les complications du DT2 peuvent arriver à plus ou moins long terme, secondaires souvent à un mauvais contrôle du diabète au long cours, parfois selon un terrain génétique particulier.
Traitement des atteintes des petits vaisseaux (spécifique du diabète)
- Œil : rétinopathie diabétique a surveiller et à traiter si besoin par plusieurs séances de Lazer effectuées par une ophtalmologiste spécialisée. L’atteinte est souvent bilatérale. Elle peut comporter des microhémorragies.
- Œdème maculaire : injections intra vitréenne répétées
Au maximum des lésions : acte chirurgical, vitrectomie.
- Pied : stade de neuropathie plus ou moins avancé. Une perte de la sensibilité superficielle et profonde est aussi recherchée pour dépister un terrain neuropathique.
Insister sur les soins de prévention (chaussage, crème hydratante quotidienne, soins de pied).
En cas de plaie, elle est à traiter régulièrement par soins locaux (Intervention nécessaire d’une podologue ou d’une infirmière à domicile). Une antibiothérapie est parfois nécessaire (prélèvement biologique sanguin et prélèvement bactériologique de la plaie à faire). Une période sans aucun appui sur les membres inférieurs est parfois nécessaire. Selon la gravité, une atteinte osseuse secondaire est recherchée (radio du pied, voir scintigraphie osseuse ou scanner). Des douleurs de neuropathie très intenses nocturnes peuvent être associées, pour lesquelles un traitement antalgique puissant est donné.
- Rein : l’insuffisance rénale et son degré sont établis par la surveillance de la biologie sanguine (débit de filtration glomérulaire (DFG), kaliémie, protéinurie). Un traitement néphroprotecteur est donné par inhibiteur de l’enzyme de conversion (IEC) dont la posologie va être majorée progressivement en fonction de la protéinurie. Des diurétiques sont parfois associés. La diététique devient pauvre en protéines. La dialyse est nécessaire quand la fonction rénale est effondrée, voir l’indication d’une greffe rénale est posée dans des centres spécialisés. Une APA régulière a démontré son efficacité dans l’insuffisance rénale avec protéinurie.
Traitement des atteintes des plus gros vaisseaux (non spécifiques du diabète)
- Cœur : dépistage nécessaire (scintigraphie cardiaque, coroscanner) car la symptomatologie est atypique chez le DT2, souvent silencieuse.
En cas de coronaropathie avérée : indication d’angioplastie le plus souvent (double anti coagulation au décours), voire de pontage coronarien, associé à un traitement oral médicamenteux spécifique.
Insuffisance cardiaque : explorée par l’ échographie cardiaque et la mesure de la fraction d’ éjection du ventricule gauche; souvent secondaire à l’ hypertension artérielle associée. Un traitement diurétique est prescrit.
Important : les nouvelles classes de médicament ( Analogue du GLP1 et IGST) pour traiter le diabète se sont montrées aussi efficaces sur la coronaropathie et l’insuffisance cardiaque, aussi bien que sur l’insuffisance rénale.
- Artères : traitement médical d‘une sténose artérielle, avec surveillance par Doppler artériel cervical et artériel des membres inférieurs, Voire à un degré avancé de sténose : chirurgie au niveau des artères cervicales, uni ou bilatérale
Pontage artériel, voire ballonnet au niveau des artères des membres inférieurs; au maximum amputation.
- Apnée du sommeil : à dépister, en raison du surpoids et hypertension associés au diabète. Traitement par perte de poids ou le plus souvent par appareillage.
- Stéatose hépatique : à rechercher par fibro- scanner et en dépister le stade ; des traitements médicaux commencent à percer.
- Gastroparésie : explorée par scintigraphie gastrique ; le traitement n’est pas encore performant.
- Pancréatite
- Odontologie : cf. article de Jacques Bessade
- Infections diverses et mycose
- Obésité morbide : indication à poser de la chirurgie bariatrique.
- Psychologue ou psychiatre
Le traitement des complications du diabète est très lourd et est de plus en plus accompagné par l’éducation thérapeutique qui soutient le traitement.
Conclusion
Ces dernières années ont vu l’essor de nouvelles molécules pour traiter le DT2 : surtout, l’analogue du GLP1, commercialisé depuis une dizaine d’années, a été une petite révolution concernant son efficacité et sa bonne tolérance. Le seul frein reste la voie d’ administration en injectable sous cutané, mais avec une prise qui s’est espacée. Enfin, l’ISGLT2 : la France a été l’un des derniers pays à le commercialiser.
Efficace sur le diabète (essentiellement pour le DT2 - AMM), mais aussi dans d’autres maladies : prescriptions et développement en nutrition de l’analogue du GLP1 à fortes doses, intérêt des 2 molécules démontré en cardiologie et en néphrologie.
Leur succès a fait que leur utilisation a dépassé l’espérance : les analogues ont même été détournés de leur indication première, le diabète, vers la nutrition; des ruptures de stock ont eu lieu, gênant les DT2.
Reste à poser les indications à l’international et à gérer les coûts.
Concernant la recherche, un double antagoniste mimant 2 hormones intestinales (le GLP1 et le GIP) et stimulant la sécrétion d’insuline, est sur le marché : le Tirzepatide. Les résultats des études ont été spectaculaires sur le diabète et la perte de poids, en attendant le triple antagoniste (Glucagon, GLP1 et GIP), aussi à l’étude, le Retatrutide.
Au niveau de l’auto surveillance glycémique en continu, les progrès sont énormes, rapides et aident à la meilleure compréhension du diabète par le patient et par le soignant, à une meilleure acceptation de la maladie aussi bien pour le DT2 que le DT1. L’objectif va vers la miniaturisation des capteurs (Free style libre 3 en attente d’AMM).
L’APA, par la formation d’éducateurs sportifs, s’est développée dans le DT2, maladie chronique. Des maisons sport santé se sont récemment créées sur tout le territoire. La diététique subit régulièrement des évolutions (PNNS 5).
De plus en plus de soignants sont formés à l’ETP pour mieux accompagner leurs patients.
Autant de bonnes nouvelles que ces nouveaux traitements en perspective pour les patients de type 2 ! Il est temps car l’épidémie de DT2 progresse au niveau mondial, apparait de plus en plus tôt dans la vie et le diabète gestationnel se multiplie. Le traitement se majore actuellement avec l’augmentation nette des schémas insuliniques basal bolus.